Als je diabetes hebt en nog nooit van Virginia Valentine hebt gehoord, hebben we iets voor je.
Virginia is een Certified Diabetes Educator (CDE) extraordinaire in New Mexico, die onlangs door de American Diabetes Association werd uitgeroepen tot 2019 Outstanding Educator. Ze heeft zelf ook al bijna vier decennia diabetes type 2.
Virginia is al decennia lang een insulinepompexpert en invloedrijke beweger-en-schudder in de diabeteswereld. Naast verschillende lopende adviesrollen werkt ze momenteel in een kliniek in Albuquerque, New Mexico, waar ze een grote populatie van landelijke en achtergestelde patiënten helpt.
We spraken onlangs uitgebreid met Virginia over alles, van haar passie voor het aanpakken van diabetesstigma tot haar eigen gebruik van het nieuwe FreeStyle Libre Flash Glucose Monitoring-systeem gedurende het afgelopen anderhalf jaar, en hoe ze denkt dat dat CGM-markt ”op vele manieren ...
Praten over diabetes met CDE Virginia Valentine
DM) Hallo Virginia, kunnen we beginnen met je persoonlijke diabetesverhaal?
VV) Ik werk nu al meer dan drie decennia op het gebied van diabetes en ik kreeg 39 jaar geleden de diagnose diabetes type 2 toen ik op de graduate school zat. Ik was pas 31 jaar oud, en in die tijd was het erg jong om type 2 te krijgen. Mijn huisarts dacht eigenlijk dat ik "jeugddiabetes" had (of type 1 zoals het toen werd genoemd). Ik had vijf jaar eerder een baby van 12 pond gekregen en had zwangerschapsdiabetes, die ze toen niet behandelden ... ze zeiden alleen dat ze geen suiker eten. Het heeft mijn verlangen om bij chronische aandoeningen te werken gestold, vooral bij diabetes.
Kwam uw diagnose als een verrassing?
Nee, eigenlijk was ik niet geschokt. Iedereen in mijn familie aan beide kanten heeft diabetes type 2 gehad. En de vader van mijn vader had misschien type 1 met aanvang op volwassen leeftijd gehad, omdat hij in de veertig was en insuline gebruikte, maar wie weet. Dus ik vind werken bij diabetes erg interessant en persoonlijk.
Wat motiveerde je om te beginnen in de zorg?
Mijn moeder was verpleegster, maar toen ik voor het eerst naar de universiteit ging, was ik een kunstvakstudent en studeerde ik marketing. Mijn moeder was de slimste persoon die ik kende, en ik dacht niet dat ik dat kon (verplegen). Maar op een zomer keek ik er echt naar uit om uit te slapen en ze zei: `` Je moet vandaag bij me komen werken. '' Ze was een avond supervisor in het ziekenhuis van de Universiteit van Oklahoma en ze hadden een tekort aan personeel in de crèche, dus Ik zou de baby's kunnen gaan voeden. Ik was nooit een van degenen die van de baby's van anderen hielden, maar ze hebben me erin gestopt. Ik ontdekte al snel dat verpleging meer gaat over de relatie tussen mensen dan over de technische kant van het geven van prikken en het inpakken van verband.
Het gaat echt om het versterken van mensen. En ik ontdekte ook dat niet alle verpleegsters zo slim waren als mijn moeder, en misschien kon ik dit voor elkaar krijgen. Ik begon met scheikunde en algebra, en dacht dat als ik die zou halen, het goed zou komen ... en dat deed ik. Ik kwam terecht in ziekenhuizen, en na een paar jaar dacht ik dat er meer aan de hand was dan dit. Ik ging naar de graduate school om een master in verpleegkunde te behalen. Ik wist niet precies wat ik zou doen als ik eenmaal van school kwam, maar werd uiteindelijk gerekruteerd bij het Oklahoma State Department of Health, belast met diabetes en hypertensie bij de afdeling chronische ziekten.
Hoe was dat om voor een staatsgezondheidsdienst te werken?
Het was heel erg leuk. Ik was in staat om diabeteseducatieprogramma's te starten op de gezondheidsafdelingen van de provincie in de hele staat. Dat was ideaal in sommige gemeenschappen, omdat ze twee of drie lokale ziekenhuizen zouden hebben, en er zou een soort concurrentie voor patiënten gaande zijn. Maar de staatsgezondheidsdienst is een soort neutraal terrein, dus het maakte het voor iedereen toegankelijker. Ik weet dat er nu nog een paar gaan.
Kunt u ons vertellen waar u in de loop der jaren heeft gewerkt?
Ik heb in de eerste lijn gewerkt, met specialisten en adviseurs in klinieken en andere groepen. Na het staatsdepartement verhuisde ik naar New Mexico omdat een goede vriend de leiding had over diabetesprogramma's voor Indiase gezondheidsdiensten. Toen we in OK hadden samengewerkt, hadden we een professioneel trainingsprogramma samengesteld, en toen zij en haar man - die een endo is - daar een programma begonnen, rekruteerden ze me om naar New Mexico te komen en een diabetesprogramma voor een presbyteriaan op te zetten. Ziekenhuis daar. We hadden een intramuraal en poliklinisch programma en de komende jaren deden we het veel beter om poliklinische diabetespatiënten te behandelen, dus we hadden geen gespecialiseerde afdeling binnen het ziekenhuis nodig.
Daarna heb ik jarenlang met een groep endo's gewerkt, en uiteindelijk ben ik gaan werken aan de Universiteit van New Mexico. We begonnen te werken aan diabetes case management, om het aantal 'frequent flyers' dat steeds terugkwam te verminderen. Dat was erg leuk en ik heb genoten van de universitaire omgeving en de mensen daar.
Dat alles heeft ertoe geleid dat u een diabetesnetwerk bent begonnen?
Ja. In 1998 hadden een vriend en ik een vrijstaand diabetescentrum opgezet en een netwerk van diabetesvoorlichters opgezet. We hadden opvoeders in kantoren voor eerstelijnszorg in de hele gemeenschap. Dat is erg gelukt. Al vroeg was het belangrijk om een vrijstaand diabetescentrum te hebben dat succesvol kon zijn en de kost kon verdienen. Maar toen besloot de grootste betaler ons contract op te zeggen om docenten in al onze klinieken te hebben, dat moesten we stopzetten. Ik kwam terecht bij een eerstelijnsgroep en ik vond het erg leuk om met eerstelijnszorgverleners te werken en hun helpende hand te zijn bij het omgaan met diabetes.
Wat valt u het meest op aan werken bij diabetes?
Ik heb altijd iemand met chronische ziekten leuker en interessanter gevonden dan werken op de ICU of opereren. Ik heb altijd genoten van het feit dat het een langdurige relatie is, en voor mij is die relatie het meest lonende aan de zorg voor mensen met diabetes.
Wat doe je nu?
Ik probeerde een paar jaar geleden met pensioen te gaan, en de groep waar ik nu bij ben heeft me overgehaald om met hen samen te werken. Dus ik werk twee dagen per week in Clinica La Esperanza in een erg onderbediend deel van Albuquerque, New Mexico. Het is ongelooflijk lonend en de patiënten zijn aardig. Het is eigendom van en wordt bemand door verpleegkundigen, en ik ben hun diabetesspecialist.
Mijn visie bij Clinica La Esperanza was dat ik ze zou kunnen helpen diabetesmanagers te worden, deels omdat ik niet van plan was om voor altijd te werken. Vaak zijn er dingen die ze niet prettig vinden om te doen, en ik ben er niet helemaal achter hoe ik ze dat vertrouwen kan geven. Het zijn nog steeds huisartsen, en ik ben dol op die verwijzingen en het zorgen voor patiënten, maar ik wil dat ze meer vaardigheden voor zichzelf ontwikkelen.
U werkt ook aan een aantal campagnes voor diabeteszorg in achtergestelde gemeenschappen en plattelandsgemeenschappen, toch?
Ja, ik ben betrokken bij iets fenomenaals dat bekend staat als de endocrinologie TeleECHO Clinic (of Endo ECO). Dit is ontwikkeld door een GI-doc waarmee ik op de universiteit heb samengewerkt om gespecialiseerde endocrinologische zorg te leveren in landelijke en achtergestelde gebieden voor huisartsen. New Mexico is zo'n enorme staat en erg landelijk, dus als je een nurse practitioner bent buiten Silver City, is dat vijf uur rijden om in Albuquerque te komen. U kunt niet verwachten dat uw patiënten daar aankomen. En dan zijn de specialisten en subspecialiteiten schaars, zoals endo's. Ze hebben dit ECHO-team samengesteld waar je deze specialiteiten altijd beschikbaar hebt.
We hebben eerstelijnszorg en enkele specialisten die vanuit het hele land en uit New Mexico bellen, en dat omvat het verzenden van zaken die we kunnen bespreken tijdens sessies van twee uur voor beoefenaars. De eerstelijnsdocumenten presenteren hun casussen en de netwerkmensen kunnen vragen stellen en met antwoorden en oplossingen komen. We hebben ook gezondheidswerkers in de gemeenschap bij de gesprekken, evenals apothekers, endo's en anderen in ons kernteam. Het is echt een geweldige manier om verbinding te maken en te helpen op deze gebieden, en ik zit de sessies nooit af zonder iets te leren. Dat is een van de dingen die ik enorm leuk vind aan diabetes, dat het zo'n complexe reeks kwesties is - wetenschappelijk, emotioneel, sociaal - en dat is wat mijn brein betrokken houdt.
Hoe voelt het om deze “Outstanding Educator” -prijs van ADA voor je werk te krijgen?
Het was een hele eer. Ik was eigenlijk best geschokt, maar erg opgewonden. Mijn toespraak (op de ADA-jaarvergadering) ging over stigmatisering, wat mijn missie was vanaf het begin toen ik voor het eerst met diabetes begon te werken. Het probeert mensen te helpen begrijpen dat dit geen karakterfout is. Het is een genetische, metabole wanorde en het is niet de schuld van de persoon. Helaas is de manier waarop diabetes in dit land wordt behandeld in de eerste plaats met schuld en schaamte, en het is niet erg succesvol.
Denk je dat stigmatisering in de loop der jaren is veranderd of beter is geworden?
Nee, dat weet ik niet. Helemaal niet. En ik moet zeggen dat toen de resultaten van het diabetespreventieprogramma (DPP) voor type 2 werden aangekondigd, ik bij mezelf dacht dat dit slecht zou worden. De reden was dat het veel mensen het idee gaf dat diabetes in feite te voorkomen is. Ze zouden kunnen zeggen: ‘Kijk, ik zei toch dat het jouw schuld is! Als je gewoon zou afvallen en zou sporten, zou je dit niet hebben! ’Maar de waarheid is dat een onderzoek van drie en een half jaar niet heeft aangetoond dat diabetes type 2 te voorkomen is.
Wat ik mensen probeer uit te leggen, vooral over pre-diabetes, is dat het niet iets is dat specifiek jouw schuld is en dat het niet altijd mogelijk is om het te voorkomen - zelfs als we het kunnen uitstellen. Eerlijk gezegd zou het beter zijn geweest als ze dit het ‘Diabetes Delay Program’ hadden genoemd. Levensstijl is absoluut een hoeksteen van het omgaan met elk type diabetes, maar dat bewijst niet dat het een karakterfout is als je het ontwikkelt.

Het lijkt er zeker op dat de term 'preventie' te vaak wordt gebruikt, nietwaar?
Als je door je Facebook-feeds scrolt, zal er af en toe iemand mensen de schuld geven en beschamen voor hun gewicht of hun uiterlijk. Zelfs vandaag zit ik in een adviesgroep - ik zit in veel besturen en in deze adviesrollen - en iemand zal zeggen: "Welnu, type 2's hoeven alleen dit of dat te doenHet maakt me ineenkrimpen en irriteert me altijd, en ik moet het uitroepen.
Kijk, onze hersenen zijn niet anders. Mensen met diabetes type 2 hebben een ziekte die meer genetisch is dan type 1, als je de statistieken bestudeert. Maar je hoort het elke dag en het treft patiënten, beschuldigd en beschaamd. Het gaat echt om zichtbaarheid. Veel mensen met diabetes type 2 zitten in de kast, of zoals ik al zei ‘in de voorraadkast '. Ze geven niet toe dat ze diabetes hebben, omdat ze het gevoel hebben dat ze zullen worden beoordeeld of gestigmatiseerd.
Zie je die negativiteit zelfs binnen de medische wereld?
Ja, ik wil. Bijna tien jaar geleden was ik een presentatie aan het samenstellen voor AADE (de American Association of Diabetes Educators) over gezondheidswerkers die diabetes hebben en hoe dit hun rol beïnvloedt. Ik liet weten dat ik mensen met beide typen nodig had om in mijn panel te komen. Ik kreeg meteen ongeveer 20 mensen met T1D die in het paneel wilden zitten, maar niemand met T2 wilde dat. Werkelijk? Denk je dat deze organisatie met 5.000-6.000 mensen niet één type 2 onder hen heeft? Ik moest een van mijn vrienden eruit halen waarvan ik wist dat hij type 2 had, maar die het tot dan niet openbaar had gemaakt. Het is gewoon ongelooflijk hoe dat gebeurt.
We maken geen ruimte voor de realiteit van type 2. Mensen zeggen gewoon: "Nou, ze zijn dik en het is hun schuldToch heeft obesitas veel genetische componenten, en velen van ons worstelen met gewicht dat 100.000 jaar geleden slechts een geschenk was van Moeder Natuur. Zodra er voedsel beschikbaar kwam, was het goed, zolang we het maar achterna gingen en overal naartoe liepen ... maar dat werd uiteindelijk een zwaarlijvige omgeving. We hebben een leuk cadeau om eten heel goed in te bewaren. Vet opslaan is mijn beste truc, en het is een echte uitdaging. Dus we moeten mensen accepteren voor hun lichaamstype en erachter komen hoe we in deze wereld en in deze omgeving kunnen leven, en gezond leven met diabetes.
Enige gedachten over het bestrijden van dit grote probleem van diabetesstigma?
Ik ben verheugd om deel uit te maken van de diaTribe D-series-evenementen, die nu al vier jaar plaatsvinden. Dat is een uitvoerend innovatielab waar mensen uit alle verschillende gebieden - farma, productbedrijven, gezondheidswerkers, advocaten, mensen in de zakenwereld, marketing - allemaal samenkomen om problemen bij diabetes te bespreken. Een daarvan is stigma, en ik ben er echt trots op dat ik daar deel van uitmaak. Het is zo stimulerend en het rekt gewoon je hersenen, en het is erg leuk om deel te nemen aan die discussies.
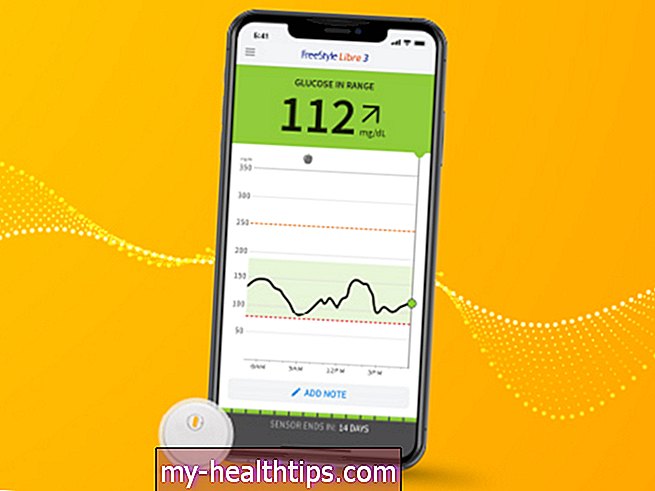
Over het algemeen moedig ik iedereen aan om zich aan te sluiten bij de alliantie voor de waardigheid van diabetes, en om schaamte en schuld te roepen als je het hoort. Laat uw collega's niet wegkomen door over hun patiënten te praten alsof diabetes een karakterfout is. Wees open tegen uw patiënten om er zeker van te zijn dat ze weten dat het oké is om diabetes te hebben, uit de kast te komen en hun verhalen te delen. Het is ongelooflijk krachtig voor een patiënt om te horen dat ook u diabetes heeft ... EN dat u niet perfect bent! Als ik pronk met mijn eigen Abbott Libre-sensor, laat ik ze het aantal en de trendgrafieken zien. Het is niet altijd mooi, en ik werk er hard aan, maar het is echt. We moeten allemaal beter gaan samenwerken om het diabetesstigma te stoppen.
Wat vindt u van nieuwe technologieën voor diabeteszorg, met name de Abbott Libre Flash Monitor die u zelf gebruikt?
Ik begon te werken met diabetes rond de tijd dat ChemStrips beschikbaar kwam, dus ik ben helemaal weg van CGM vanwege alles wat het voor ons met diabetes doet. Ik denk dat het de manier waarop we voor diabetes zorgen fundamenteel verandert.
En dan komt Abbott langs en zet hem wijd open met de FreeStyle Libre. Natuurlijk is het misschien niet hetzelfde als een Dexcom (of Medtronic of implanteerbare Eversense CGM's) met waarschuwingen, maar het hangt af van wat u nodig heeft. Wat het heeft gedaan, is dat het CGM toegankelijker en zo gebruiksvriendelijk maakt.
Ik had bijvoorbeeld een van mijn type 1-jongens die ik al ongeveer 20 jaar zie, en er was een tijd dat hij op een pomp zat en er gewoon een hekel aan had ... door de jaren heen hebben we moeite gehad om zijn A1C naar beneden te krijgen lager. De laatste keer dat ik hem zag, had ik een Libre op hem geslagen. Dus hij komt terug en was buiten zichzelf. Dit veranderde alles voor hem. We hebben zijn A1C op kantoor getest en het was behoorlijk kapot, en hij was gewoon verbaasd! Het systeem gaf hem de informatie om zelfverzekerder te leven met zijn hypo-onwetendheid. Hij heeft een basisverzekering van de Exchange en die zou de Libre of een Dexcom niet dekken, dus de kosten zijn zo onbetaalbaar voor hem. Maar hij kan contant betalen en zijn twee Libre-sensoren krijgen voor $ 75 per maand, en dit opent de deur voor hem. Het is een verschil van dag en nacht. En binnenkort, zodra het door de FDA is goedgekeurd, zal de Libre 2.0 beschikbaar zijn met optionele real-time alarmen. De bereikbaarheid is zo'n kritische factor.
Hoe zit het met nieuwere medicijnen die we hebben gezien voor diabetes?
De vooruitgang in medicijnen is ook indrukwekkend. Het feit dat we nu twee nieuwe medicijnklassen hebben, met GLP-1's die cardiovasculaire aandoeningen sterk verminderen en SGLT2's waarvan is aangetoond dat ze nierbeschermend zijn, is gewoon verbazingwekkend. Het doodt me gewoon als ik ze niet kan gebruiken, omdat ik de helft van mijn patiënten op Medicaid heb, en die plannen kunnen niet worden gedekt zonder voorafgaande toestemming, en dat kun je niet krijgen zonder een gevecht tot de dood. Dit is niet juist. Als ze een commerciële verzekering hadden, zou het zoveel gemakkelijker voor hen zijn.
Waar denk je dat we vanaf hier moeten gaan in diabeteseducatie?
De verzekering betaalt diabetespreventie, maar niet onderwijs… en het brengt risico's met zich mee voor de zorgverlener. We moeten dus het vermogen van mensen verbeteren om toegang te krijgen tot een diabetesvoorlichter. We hebben eerstelijnszorg nodig om de waarde van CDE's, en diabeteseducatie in het algemeen, in hun praktijken te realiseren. Ik heb nog steeds geen idee waarom huisartsen nog steeds zo terughoudend zijn om te verwijzen naar diabetesvoorlichting of zelfs geavanceerde diabeteszorg op artsenniveau. Het is mij nog steeds een raadsel. Veel van deze artsen realiseren zich niet hoeveel ze niet weten. Ik hoor het zo vaak per week dat iemands huisarts nooit iets tegen hen heeft gezegd of erover heeft gesproken. We moeten het daar beter doen!
Bedankt dat je de tijd hebt genomen om met ons te praten, Virginia. En bedankt voor de impact die u in de loop der jaren heeft gemaakt in de diabeteszorg! Hier is voor bredere toegang en meer CDE's zoals jij in al onze toekomsten.