Slechte diabeteszorg in ziekenhuizen is al enige tijd een probleem, maar het wordt een nog belangrijkere zorg nu onze gezondheidswerkers tot het uiterste worden uitgerekt bij het omgaan met COVID-19.
Voor veel mensen met diabetes (PWD's) is het engste van het oplopen van een ernstig geval van het nieuwe coronavirus het idee om in een druk ziekenhuis te landen, waar niemand is uitgerust om de glucosespiegels goed te beheren om gevaarlijke pieken of dalen te vermijden.
Zelfs voordat deze pandemie begon, deelden veel PWD's verhalen over ontoereikende zorg tijdens ziekenhuisverblijven, waarbij medische professionals niet vertrouwd waren met zelfs de basiskennis van diabetesmanagement of diabetestechnologie, tot ongelooflijke uitdagingen bij het verkrijgen van glucosecontroles of insuline als dat nodig was.
Uit de laatste gegevens van de Centers for Disease Control and Prevention (CDC) blijkt dat 50 procent van de PWD's die COVID-19 oplopen, in het ziekenhuis wordt opgenomen. Dat, in combinatie met gegevens die aantonen dat diabetes gepaard gaat met slechtere resultaten voor mensen met het virus, zorgt voor een zeer enge situatie.
Maar er kan hoop aan de horizon zijn.
Twee bedrijven voor continue glucosemonitoring (CGM) hebben goedkeuring van de FDA gekregen om hun CGM-apparaten rechtstreeks in ziekenhuizen en medische centra te krijgen om te helpen bij realtime zorg voor degenen die zijn blootgesteld aan COVID-19. Ondertussen ontwikkelen de Centers for Medicare and Medicaid Services (CMS) ook een nieuwe standaard voor glucosemanagement bij gehospitaliseerde patiënten.
CGM om ziekenhuizen te helpen
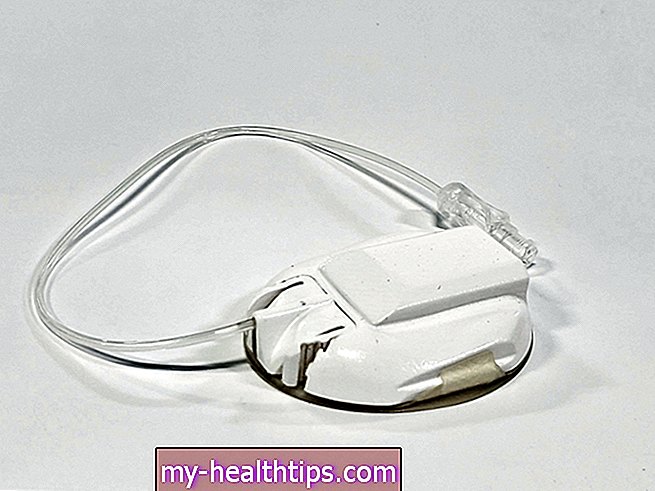
Op 8 april kondigde de FDA goedkeuring aan voor zowel Dexcom als Abbott Diabetes Care om hun systemen aan ziekenhuizen aan te bieden voor eerstelijnsgezondheidsmedewerkers om patiënten met diabetes tijdens intramurale zorg beter te kunnen volgen. Enthousiaste krantenkoppen maakten bekend dat "CGM's deelnemen aan de COVID-19-strijd"!
In samenwerking met de Diabetes Disaster Response Coalition (DDRC) schenkt Abbott 25.000 FreeStyle Libre 14-daagse sensoren aan ziekenhuizen en medische centra in COVID-19 hotspots in de VS. Gezondheidswerkers kunnen de 14-daagse ronde sensor op een arm van de patiënt en bewaak hun glucosespiegels op afstand met behulp van de LibreView-cloudgebaseerde software.
Dexcom doet hetzelfde. Voor de allereerste keer verzendt het Californische CGM-bedrijf zijn G6-sensoren rechtstreeks naar ziekenhuizen in nood. Dexcom werkt al weken samen met de FDA om deze realtime CGM-technologie beschikbaar te maken voor gebruik in het ziekenhuis.
Het bedrijf produceert 100.000 sensoren voor COVID-19-patiënten in het ziekenhuis en schenkt ook meer dan 10.000 handontvangers en smartphones die zijn geladen met de mobiele G6-app, vertelt het bedrijf ons.
Zowel het Abbott- als het Dexcom-systeem hebben "doseringsaanduidingen", wat betekent dat ze door de FDA worden beschouwd als nauwkeurig genoeg om geen bevestigende vingerpriktest te vereisen om beslissingen te nemen over diabetesbehandeling en insulinedosering.
Met deze CGM-systemen kunnen artsen en verpleegkundigen in het ziekenhuis opgenomen patiënten beter in de gaten houden terwijl het risico op overdracht van COVID-19 wordt geminimaliseerd, omdat ze - kritisch gezien - niet langer fysiek dicht bij een patiënt hoeven te komen of in contact hoeven te komen met een bloedmonster om glucose te controleren niveaus. Dit helpt schaarse persoonlijke beschermingsmiddelen (PBM) te behouden en risico's voor ander ziekenhuispersoneel te beperken.
Diabetes en COVID-19 in het ziekenhuis
Een nieuwe studie, gesteund door Glytec, toont aan dat ongecontroleerde hyperglycemie (hoge bloedsuikerspiegel) veel voorkomt bij in het ziekenhuis opgenomen COVID-19-patiënten met diabetes, en het sterftecijfer is zeven keer hoger bij die patiënten.
"Het is van het grootste belang dat we hyperglycemie behandelen in COVID-19 ... met subcutane basale bolusinsuline bij de meeste niet-kritisch zieke patiënten, en met intraveneuze insuline bij kritisch zieke", concludeert hoofdonderzoeker Dr. Bruce Bode, diabetespecialist bij Atlanta Diabetes. Associates en Adjunct Associate Professor of Medicine aan de Emory University School of Medicine.

De Food and Drug Administration (FDA) heeft ook zojuist een veelgestelde vraag gepubliceerd over patiënten die hun eigen vingerprikmeters gebruiken die ze van huis hebben meegenomen bij opname in het ziekenhuis met coronavirus. De praktijk wordt aangemoedigd, omdat het opnieuw het werk en de risico's van het ziekenhuispersoneel beperkt. Maar CGM is zelfs nog nuttiger omdat het zorgt voor constante tracking, zelfs als de patiënt misschien niet alert is.
"Er is een piek in de vraag naar gezondheidstechnologie, aangezien ziekenhuizen op zoek zijn naar manieren om de blootstelling aan COVID-19 tot een minimum te beperken, vooral bij patiënten met een hoog risico, zoals mensen met chronische aandoeningen zoals diabetes," zei Dr. Eugene E. Wright Jr., medisch directeur voor prestatieverbetering bij Charlotte Area Health Education Center in North Carolina.
Zelfs vóór de goedkeuring van de FDA voor het gebruik van CGM in ziekenhuizen, hadden we gehoord dat ziekenhuispersoneel de systemen op creatieve manieren gebruikte tijdens deze noodsituatie op het gebied van de volksgezondheid. Een van die gevallen was in New York, waar Dr.Shivani Agarwal van het Albert Einstein College of Medicine in de Bronx meldde dat verpleegkundigen en artsen PWD's toelieten die CGM-gebruikers waren, en ontvangers aan het opnemen waren buiten de deur van het ziekenhuis, zodat ze dat niet zouden doen. u hoeft geen persoonlijke beschermingsmiddelen aan te brengen of risico te lopen bij het benaderen van een patiënt voor een vingerpriktest.
"Dat zou tijdens de crisis enorm veel tijd kunnen besparen", zei dr. Aaron Neinstein, een endocrinoloog in San Francisco die over deze zaak hoorde in een webinar over diabeteszorg in het ziekenhuis, begin april georganiseerd door de American Diabetes Association. “Het grote probleem hierbij is, voor alle duidelijkheid, dat ze CGM gebruiken voor al het bloedglucosemanagement bij ziekenhuispatiënten voor acute zorg, niet alleen op de ICU, in plaats van vingerprikken. [Dit] zou een toekomstige paradigmaverschuiving kunnen voorspellen die in de maak is, maar tot nu toe te langzaam. "
Dat roept natuurlijk de vraag op: waarom is de juiste diabeteszorg in ziekenhuisomgevingen tot nu toe niet correct aangepakt?
Nodig: een standaard voor glucoseregulatie in ziekenhuizen
Lang voor de COVID-19-pandemie was dit een urgent probleem gezien het aantal PWD's dat om verschillende redenen in het hele land in het ziekenhuis belandt.
"Er zijn veel maatregelen voor alle soorten patiënten ... maar toch zijn we hier met duizenden patiënten met diabetes en er is echt geen oog voor wat de beste praktijken zouden moeten zijn", zegt Raymie McFarland, VP van kwaliteitsinitiatieven bij Glytec Systems, die maakt Glucommander, software voor het beheer van glucose in het ziekenhuis. "Tot op heden test CMS dat niet eens om te zien hoe we deze patiënten het beste kunnen behandelen."
McFarland zegt dat ongeveer een derde van de patiënten met diabetes speciale aandacht nodig heeft, variërend van glucoseregulatie tot insulinedosering of comorbiditeitsproblemen. Toch heeft tot 50 procent van de ziekenhuizen de glykemische controle voor patiënten niet eens gecontroleerd.
Glytec-onderzoek toont aan dat een enkele hypoglykemie-episode van 40 mg / dL of lager een ziekenhuis tot $ 10.000 kan kosten, wat alles omvat, van de extra patiënttijd in de faciliteit tot de test- en personeelstijd die nodig is.
Hoewel er enkele richtlijnen werden aanbevolen voor chirurgen (om het aantal chirurgische infecties te verminderen) en enkele speciale praktijken, was er historisch gezien geen brede CMS-meting die de beste praktijken dicteerde voor het bewaken van bloedsuikers in ziekenhuisomgevingen.
Nieuwe CMS HypoCare-maatregel
Gelukkig is er een nieuwe maatregel in de maak en staat deze op het punt te worden goedgekeurd. Het is ontwikkeld door Yale-onderzoekers en experts in de diabetestechnologie en wordt "HypoCare" genoemd, omdat het primair hypoglykemie (gevaarlijke lage bloedsuikerspiegel) aanpakt.
De nieuwe maatregel zou ziekenhuizen verplichten om ernstige hypotarieven te rapporteren, en zou de resultaten koppelen aan bonusbetalingen voor personeel: als ze geen basisgegevens verzamelen over het volgen van glucosemanagement bij patiënten, zullen ze dat extra geld verliezen.
CMS zou uiteindelijk een boete instellen voor klinieken, die tot 3 procent van hun CMS-factureerbare werk zou kunnen bedragen. Dit kan oplopen tot meerdere miljoenen dollars, afhankelijk van het netwerk van het ziekenhuis en het zorgsysteem.
Oorspronkelijk was CMS gericht op het aanpakken van zowel lage als hoge bloedsuikers, maar gezien de complexiteit bij het bereiken van consensus, trok het bureau zich terug en koos ervoor om eerst hypo's aan te pakken en later te focussen op hyperglycemie, legt McFarland uit.
Of de nieuwe HypoCare-maatregel in 2020 nog steeds wordt afgerond en in 2021 van kracht wordt, is nu nog niet bekend, gezien de COVID-19-crisis. Het formele besluit zal waarschijnlijk worden uitgesteld tot in ieder geval later 2021.
"Dit is waarschijnlijk een goed moment om te pauzeren, met COVID-19 in het achterhoofd", zegt McFarland. "Op dit moment kun je de aandacht van niemand voor diabetes zelf trekken. Tenzij het gerelateerd is aan COVID-19 of over het feit dat het ziekenhuis financieel herstelt van wat er gaande is, luistert niemand. "
Ziekenhuizen kunnen diabetespatiënten mondiger maken
Voor artsen en patiënten blijft glucosezorg in het ziekenhuis echter top of mind.
Endocrinologen in het hele land werken nauw samen met ziekenhuissystemen om ervoor te zorgen dat patiënten met diabetes adequate zorg krijgen, aldus dr.Sandra Weber, de huidige president van de American Association of Clinical Endocrinologists (AACE) en hoofd endocrinologie bij het Greenville Health System in South. Carolina.
“Elk ziekenhuis heeft de afgelopen tien jaar naar deze kwestie (van glucosemanagement) gekeken en bepaald waar ze zich op zouden moeten richten. Er zijn een aantal vrij duidelijke bereiken van waar glucosespiegels zouden moeten zijn, ”zegt Weber.
Ze merkt op dat ze in haar systeem van drie ziekenhuizen ziet hoe de behoeften van mensen met diabetes sterk kunnen verschillen. Sommigen zijn misschien meer betrokken bij hun eigen zorg en weten wat ze nodig hebben, terwijl anderen meer praktische begeleiding en actie van het ziekenhuispersoneel nodig hebben.
"In ons ziekenhuissysteem zijn we er voorstander van om patiënten zo lang mogelijk CGM's en pompen te laten gebruiken. We hebben een protocol opgesteld. En meer in het algemeen is AACE een voorstander geweest van het blijven gebruiken van die apparaten, waar het veilig is '', zegt ze.
Als een in het ziekenhuis opgenomen PWD de mentale capaciteit heeft om zijn eigen diabetesapparaat te blijven gebruiken, is Weber van mening dat die persoon het moet kunnen blijven gebruiken als aanvulling op zijn ziekenhuiszorg.
"Vandaag is een goed voorbeeld", zegt ze over de COVID-19-crisis. "Het is niet ideaal om een vingerprik te doen voor iemand die een insuline-infuus gebruikt en die regelmatige blootstelling heeft. Dus als de technologie er is, bewijst het onderzoek dat het een nuttig hulpmiddel kan zijn om die ongeduldige zorg te verbeteren. "
Patiënten die hun eigen crisisplannen maken
In Washington, D.C., is Anna McCollister-Slipp, die al jarenlang voorvechtster van type 1 en diabetes werkt, een van de vele PWD's die zich tijdens deze pandemie meer zorgen maken over de kwestie van ziekenhuiszorg. Ze leeft met diabetescomplicaties waardoor ze extra risico loopt.
Om een vlottere ervaring te garanderen als ze ooit in het ziekenhuis wordt opgenomen, houdt ze een doorlopende, regelmatig bijgewerkte lijst bij van al haar gezondheidsgegevens:
- Al haar behandelingen - medicijnen en doseringen, toen die werden gestart, apparaten en datastromen, en voedingssupplementen. (Ze brengt dit meestal op normale tijden naar de doktersafspraken.)
- Een overzicht van "mijn huidige gezondheidstoestand" in bulletpoints.Anna zegt: "Als ik naar een nieuwe dokter ga, werk ik dit altijd bij, zodat ze een achtergrond hebben over mijn diabetes, mijn comorbiditeiten / complicaties, enz., Evenals de huidige / recente gezondheidsontwikkelingen en status."
- Recente laboratoriumwaarden, waaronder A1C-, nier- en lipidenresultaten, enz.
Begin maart schrok ze toen ze symptomen ervoer die overeenkwamen met COVID-19, dus voegde ze extra items toe aan haar lijst om een soort noodrecord te maken:
- Naam / contactgegevens van de artsen die ze het vaakst ziet (endo, nefroloog, enz.).
- Naam / contactgegevens voor vrienden die in de buurt wonen en directe familieleden.
- Naam / contactgegevens voor vrienden "die er mogelijk voor kunnen zorgen / zouden hebben om mij te helpen toegang te krijgen tot een beademingsapparaat, indien nodig."
- Ze deelde het volledige document met vrienden in de wijk en plaatste het in een map met notities die ze met haar broers en zussen, nichten / neven en moeder deelt, "zodat iedereen die geraadpleegd kan worden, de informatie zou hebben."
Gelukkig bleek McCollister-Slipp geen COVID-19 te hebben, dus ze heeft dit plan nog niet op de proef moeten stellen. Maar het is een geweldige richtlijn voor ons allemaal met 'onderliggende gezondheidsproblemen'.
Dr. Anne Peters, hoogleraar klinische geneeskunde aan de Keck School of Medicine van de University of Southern California en directeur van het USC Clinical Diabetes Program, zegt in een video: "Er is een probleem geweest in ziekenhuizen waar patiënten die insulinedruppels kunnen krijgen ' • geen bloedglucosemetingen per uur krijgen, omdat het ziekenhuispersoneel niet genoeg PBM's heeft om iemands kamer in en uit te gaan om hun glucosespiegel met de nodige tussenpozen te controleren. "
"Hoewel CGM tijdens dit alles steeds meer wordt gebruikt in ziekenhuizen, is het nog steeds niet mainstream. Patiënten moeten dus voorbereid zijn om hun eigen glucosespiegels in het ziekenhuis te controleren. "
Ze dringt er bij PWD's op aan om een noodpakket voor te bereiden dat ze meenemen naar het ziekenhuis, vooral omdat er geen familie binnen is. Het pakket moet testbenodigdheden, CGM- en pompbenodigdheden bevatten, en alle laadkabels en kabels die nodig zijn voor die diabetesapparaten en mobiele app-componenten.
In deze onzekere tijden is alles wat we kunnen doen om onze eigen pleitbezorgers voor betere ziekenhuiszorg te zijn, zeker aan te raden.

.jpg)